严红军医生的科普号
- 精选 下肢深静脉血栓患者健康教育
1.非手术治疗的急性期病人绝对卧床10—14天,患肢垫软枕抬高,高于心脏水平20-30厘米,避免膝下垫枕,注意保暖。 2.床上活动时避免动作过大,禁止按摩患肢及行静脉输液治疗,以防止血栓脱落,造成肺栓塞。 3.注意患肢体温、脉搏及皮肤变化,每日测量并记录患肢不同平面的周径,并与以前记录和健侧周径相比较,以判断治疗效果。 4.抗凝或溶栓期间,每日按时检查PT+INR、FIB,检查有无出血倾向,避免外伤。 5.经静脉使用抗凝、祛聚或溶栓药物时,最好选择患肢远端的静脉。期间应注意有无胸痛、腰痛及憋气等过敏症状,出现后应立即报告主管医师。 6.高度警惕肺动脉栓塞的可能。若出现胸痛、呼吸困难、血压下降等异常情况,应立即平卧,避免做深呼吸、咳嗽、剧烈翻动,同时给予高浓度氧气吸入,立即报告医师,积极配合抢救。 7.说服病人戒烟,以避免尼古丁刺激引起静脉收缩。 8.进食低脂肪且富含纤维素的饮食,保持大便通畅,以减少因用力排便腹压增高,影响下肢静脉回流。 9.下床活动后应指导病人正确使用弹力绷带或穿弹力袜,避免因弹力绷带包扎过紧而导致局部缺血或肢端水肿加重。 10.对需手术治疗者应按医嘱尽快做好各项术前准备。 健康指导 1.康复后避免长期卧床。 2.如需要继续服用抗凝药物,应遵医嘱,定期复查PT+INR。注意观察有无出血倾向。 3.鼓励病人穿医用弹力袜逐渐增加行走距离和下肢肌肉的活动量。
严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科2240人已读 - 精选 哪些原因会引起肾结石?1段语音 共35秒严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科2602人已收听
- 精选 腰椎间盘突出牵引治疗怎么做?1段语音 共39秒严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科2326人已收听
- 精选 哺乳期乳腺炎按摩有效吗?怎么按摩?1段语音 共36秒严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科1978人已收听
- 精选 手术过后一般多长时间可以拆线?拆线会很疼吗?拆完线后是不是就说明伤口愈合了?
手术后拆线时间和手术的部位以及病人的身体情况而定。一般来说,头部、面部和颈部手术的拆线时间为手术后5天,胸部手术拆线时间为手术后7天左右,腹部手术后拆线时间为手术后7天到8天,胳膊和腿的手术切口拆线时
32万人已读 - 精选 腹股沟疝术后注意事项(成年人)
腹股沟疝手术后注意事项(成年人)1.切口护理方面:(1)手术当天:手术后膝下可垫软枕,使髋关节委屈,以松弛腹壁切口张力和减少腹腔内压力,利于切口愈合和减轻切口疼痛。全麻患者一般术后6小时可进易消化饮食
孙中伟 副主任医师 济南市中心医院 胃肠外科4.2万人已读 - 精选 腹腔镜治疗阑尾炎的优势
概念:阑尾炎是因多种因素而形成的炎性改变,为外科常见病,以青年最为多见,男性多于女性。临床上急性阑尾炎较为常见。临床表现:1.腹痛是最常见的症状,阑尾炎腹痛的特点是转移性腹痛,即开始时在上腹部脐周围痛
贺志云 副主任医师 兰州大学第二医院 普外科1.7万人已读 - 精选 体检时发现胃息肉,该怎么办?
“医生说我有胃息肉,我该怎么办?” “胃息肉会肚子疼吗?” “胃息肉是怎么回事,严重吗,它会自己消失吗?” “所有的胃息肉都要切除吗,胃镜下能切除吗?” “我有胃息肉,我好担心它癌变,有没有预防办法?” “胃息肉内镜下能切干净吗,会不会复发?” 1.“息肉”是什么? “息肉”这一个医学名词,通常只表示肉眼所观察到的隆起物,不表示它的病因及组织学类型。胃息肉指胃粘膜良性的上皮性隆起性病变,是一种常见的疾病,发病率很高,较为常见,可见于1-3%的中老年人;但是比结肠息肉低,可为单发或多发,多者可达数百枚,多无临床症状,检查时偶然发现。好发于胃窦部,其次是胃体上部,直径多在0.5~1cm之间,偶尔直径大于2cm。可以有蒂,也可以无蒂,外观呈圆形或椭圆形,个别呈分叶状、乳头状或蕈状。其表面黏膜多为橘红色或深红色,也可以呈灰白、多彩。 2.“息肉”与肿瘤是什么关系? “息肉”在组织病理学上可分为肿瘤性及非肿瘤性,前者指腺瘤性息肉,后者包括增生性息肉、炎性息肉、错构瘤性息肉、异位性息肉等。腺瘤性息肉分为管状腺瘤、管状绒毛状腺瘤、绒毛状腺瘤,多发于具有萎缩肠上皮化生的老年患者,男性较多,绒毛状腺瘤恶变率较高,尤其是直径大于2cm者。增生性息肉较常见,多单发且较小,它不是癌前病变,通常认为癌变率较低,但是如果直径超过2cm应行内镜下切除。 炎性息肉是因为胃黏膜反复炎症刺激,肉芽组织或纤维组织增生,凸向腔内呈息肉样改变,炎性息肉因不含腺体成分,无癌变风险,所以一般无需特殊处理,治疗原发病即可。 错构瘤性息肉是正常身体组织异常聚积引起的瘤样增生,是一种畸形发育肿物。可以单独存在,也可以和P-J综合征、胃肠道息肉病共同存在,既往认为错构瘤不会癌变,现在也有少数癌变报道。 3.胃肠道息肉病是什么? 胃肠道息肉病是指胃肠道某一部分或大范围的多发性息肉,常见于结肠,胃和十二指肠亦可发现息肉。家族性腺瘤病(FAP)为常染色体显性遗传性疾病,多发性息肉主要见于结肠,也可见于胃和小肠。组织学上绝大多为错构瘤性,少数为腺瘤性。腺瘤癌变率较高,所以对腺瘤性FAP要内镜下切除治疗。 P-J综合征(Peutz-Jegher综合征) 为常染色体显性遗传性疾病,也称黑斑息肉综合征。主要表现为全胃肠道多发性息肉伴皮肤色素沉着。其病理是错构瘤性,一般无恶变。 克—坎综合症(Cronkhite—Canada Syndrome)为罕见的非遗传性疾病,表现为弥漫性胃肠道息肉伴皮肤色素沉着、指甲萎缩和脱发等外胚层异常。经治疗部分患者的息肉可逐渐减少或消失。 幼年性息肉病为常染色体显性遗传病,息肉可见于全消化道。无恶变报道,但是常常因息肉较大、糜烂造成出血、贫血或梗阻症状,往往需要切除。 4.胃息肉如何诊断? 胃息肉可以发生在任何年龄,大多数无明显症状,往往是在胃镜检查、X线检查时发现。较大或较多时,会有非特异性消化道表现,如腹胀、疼痛、恶心等;息肉表面糜烂可有出血、黑变、贫血等表现;贲门较大病变可引起吞咽不适,幽门附近病变可引起幽门梗阻、胃潴留等症状。 5.胃息肉如何治疗? 胃息肉大多可以通过内镜切除治愈。散发的,小于5mm的胃底腺息肉通常认为无害,无需进行处置;小的增生性息肉可不进行处理;弥漫性息肉,应随机行病理检查,若为腺瘤可两年一次胃镜随访,观察其发展;较大的(2厘米以上)及不易区别于癌症的可通过内镜切除病变;发现恶变按胃癌处理。内镜切除的方法很多,有直接高频电切除、内镜黏膜切除术、内镜黏膜剥离术、氩离子凝固术、活检钳咬除、热活检钳摘除等,根据病变不同形态、大小、病理及不同的技术设备选择不同的方式。
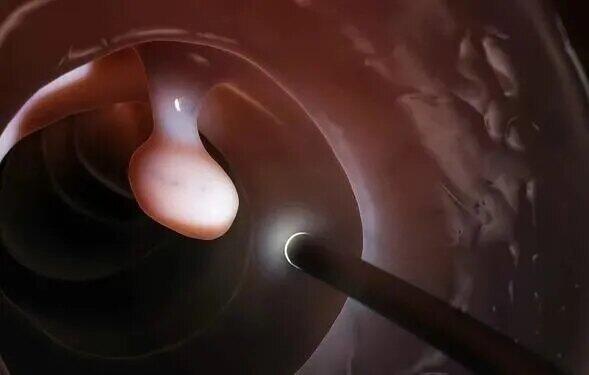
严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科1万人已读 - 图文文章 什么是肠息肉?肠子里长息肉后,身体会有什么感觉?
“有息肉的人都了解,它存有于身体宛如一颗“炸弹”,据调查有80%~95%的肠癌是由息肉演化而成。再加上这么多年愈来愈多发的肠癌,使很多人禁不住听见息肉一次,就心存忌惮。” 针对大量由于没有按时常规体检习惯性的人而言,息肉也终究越来越更为恐怖,由于在平常基本上难以体会它的存在,通常拥有有关病症再到医院做肠镜检查时,病况早已很严重了,因此错过黄金时间。那么,今日大家就讨论一下息肉究竟是什么,肠道有息肉身体有啥觉得?及其为什么有的人息肉切除了还会继续得癌? 肠息肉,说白了,便是肠道内腔长出去的疙瘩,这一点相对性好了解,由于在光洁的肠腔上一旦发生息肉,多是异常的状况。对于为什么会生长肠子息肉,现阶段学术界得出的缘故有多种多样,包含饮食搭配(长期性吃高脂、高蛋白食物的食材)、基因遗传问题、肠道发炎(man性饥溃疡性肠胃病、肠结核等)、及其别的多种多样病症(如心肌梗塞、糖尿病患者、主动脉粥样硬化这些)、乃至是长坐没动、免疫力低下等全是它的引起要素。 总而言之,肠道息肉的发生涉及到缘故许多,大家难以寻找肠道息肉准确的原因。也有,有统计数据表明,在中国大约30%的成年人肠道都会生长息肉,就算肠镜检查时切除,仍有再度发作的可能。 应对息肉,追本溯源地找发病原因显而易见并不是更为关键的,重中之重该是分辨其特性。这也就是大家今日说起的第二个难题,息肉都是会病变吗?回答自然是否认的,尽管说绝大部分的肠癌是由息肉演化的,但并不是全部的息肉都是会病变。 就息肉来讲,也分成多种多样病理学种类,如增长性息肉、炎症性息肉、囊腺瘤这些,囊腺瘤性息肉又分成管状腺瘤、绒毛状腺瘤、冠状动脉绒毛状腺瘤。简易而言,息肉也是分良好与恶变的,这就必须专科医生的综合性分辨了。 次之,肠道长息肉后,身体会有啥觉得? 坚信很多人都看了许多相近的文章内容,在讲息肉时一般会以大便形状的更改而言,如碰到前干后稀、大便出血、腹疼等显著病症时,要当心息肉。但实际上,大量人肠道内发生息肉时,身体是不容易有显著的病症发生的,假如发生了以上显著的临床表现,也通常预兆着病况早已发展趋势到比较严重的水平了。这一点很像肝脏疾病,平常不痛不痒,但有症状时早已晚了。 也正由于这样,才更必须大伙儿保持警惕,按时常规体检,尤其是有家族史及其长期性饮食搭配不健康,年龄超过五十岁的群体,即肠癌重点对象。 最终,大家再说表述下为什么有的人息肉切除后,或是被查出来了肠癌?最先是息肉切除后的复发很高,在20%~50%。次之,息肉切除后并并不是一劳永逸的,若依然不留意饮食搭配等,依然会激起息肉,乃至会激起病变风险性高些的绒毛状腺瘤。也正由于这般,按时肠镜检查才看起来更关键。
 严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科1169人已读
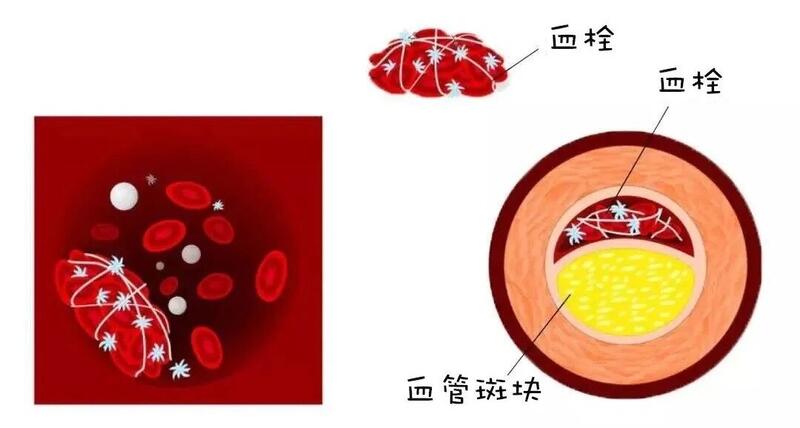
严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科1169人已读 - 医学科普 发现颈动脉斑块,需要他汀治疗吗?
颈动脉与冠状动脉、大脑中动脉、大脑前动脉等均为同一类型的动脉血管,在患者颈动脉发现粥样硬化斑块,意味着以上动脉很可能也存在散在的粥样硬化斑块,这些病灶在某些因素(如血液流动、情绪波动、饱餐等)的影响下,会发生斑块破裂,诱发血小板聚集,导致血栓形成。 因此,发现了颈动脉粥样硬化斑块后,需要积极予以关注。 健康人群LDL-C水平超过2.6 mmol/L即考虑为升高; 而有颈动脉粥样硬化斑块的患者,其LDL-C水平如超过2.6 mmol/L意味着显著升高,须启动他汀类药物治疗,将LDL-C水平降至2.6 mmol/L 以下,更严格的管理可以降至1.8 mmol/L以下,以延缓动脉粥样硬化斑块的发展速度,减少严重血栓事件的发生。 需要强调的是,对于血脂的管理,不应仅仅局限于LDL-C的水平,而是要考虑高血压、糖尿病、吸烟、肥胖、冠心病史、脑血管病史等多种因素,进行个体化治疗。
 严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科634人已读
严红军 副主任医师 三门峡市中心医院 疝血管烧伤整形外科634人已读






